まだまだ先の事と思っている病院は既に手遅れかもしれません・・・
この記事はこんな方におすすめ
- 医師の働き方改革はまだまだ先の事だと思っている方
- 対策として何をすれば良いのかわからない方
- そもそも何が規制されるのか知らない方
こちらもチェック
法規制は2024年度から。でも着手はすぐにでも行うべき。
どんな医療機関が対策が必要?
- 勤務する医師と36協定を締結していない医療機関
- 年間の時間外労働時間が960時間、または1月でも時間外労働時間が100時間を超える医師が勤務する医療機関
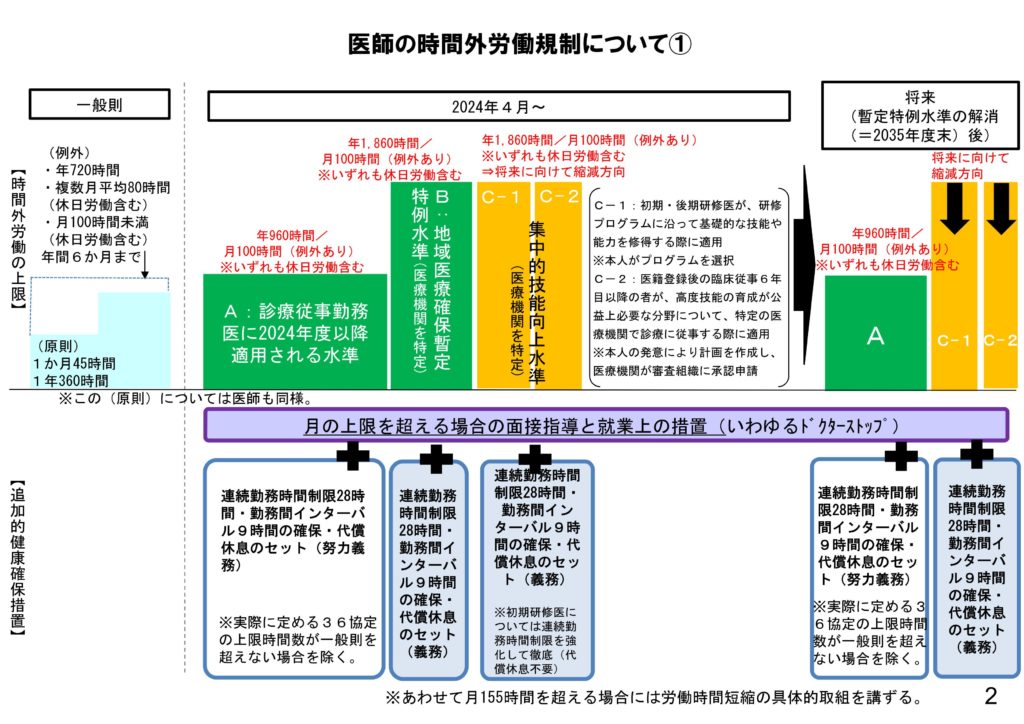
前提として、通常の時間外労働の上限は月45時間以下、年360時間以下となります。
これを超えて時間外労働を行わせる場合は、36協定の中で例外としてその旨を締結する必要があります。
締結を行うことにより、医師の時間外労働時間を月100時間未満、年960時間以下とすることができます。
ここまでがA水準と呼ばれる一般的な医療機関の水準で、できる限りここまでに多くの医療機関を該当させたいというのが国の考えです。
しかしやむを得ない場合はさらに、要件(=B水準、C水準)を満たすことで月100時間未満、年1860時間以下とすることができます。
この法規制が開始されるのは2024年4月からで、日本国内全ての勤務医が対象となります。
ですので、最初に確認する必要があるのは医療機関に月100時間以上または年960時間超えの時間外労働を行う医師が働いているかどうかです。
該当する医師がいないうえ、今後も発生しない場合は36協定の締結さえ行えば特に他にすることはありません。
逆に1人でも該当の医師がいるなら必ず対策が必要となります。
それではどんな要件を満たせばB水準、C水準となるのでしょうか?
B水準は救急医療など地域医療に欠かせない医療機関
B水準の要件は次に挙げるものになります。
- 3次救急医療機関
- 2次救急医療機関のうち、「年間救急車受入台数1000台以上または年間の夜間休日時間外入院受入500件以上」かつ「医療計画で5疾病5事業確保のために必要と位置づけられた医療機関」
- 在宅医療において特に積極的な役割を担う医療機関
- 公共性と不確実性が強く働くものとして、都道府県知事が地域医療確保のために必要と認める医療機関(特に精神科救急や小児救急、へき地の中核的医療機関など)
- 特に専門的な知識・技術や高度かつ継続的な疾病治療・管理が求められ、代替が困難な医療機関・医師(高度ながん治療、移植医療など極めて高度な手術・病棟管理・児童精神科など)
- 以上に該当しなおかつ、「労働時間短縮に十分に取り組んでいる」「労働法規違反がない」ことが必要
いかがでしょうか?
比較的急性期を扱っている医療機関であれば該当するのではないかと思います。
C水準は短期的に知識や技術の習得が必要な研修医や特定分野の医師が該当
B水準は医療機関単位なのに対してC水準は医師単位です。
C水準はいわゆる研修医と呼ばれる医師(C-1水準)と高度技術の育成が公益上必要な分野について特定の医療機関で診療に従事する医師(C-2水準)が対象となります。
C水準はなぜ必要?
短期間に集中的に症例を経験することが重要なため、一定程度は長時間勤務することが必要とされるためです。
高度な技術を習得したいのに規制により満足に勤務できないような状況が起これば、我が国の医療水準が低下しかねません。
また、C-1水準については研修プログラムの中で時間外労働上限の時間数を明示し、研修希望者が選択できる環境を整備する必要があります。
プログラムと実態とが異なり、プログラムよりも長時間の勤務が行われた場合は臨床研修病院の指定取り消しなどのペナルティが課されるなどするため、病院側の厳格な対応が求められます。
それではどのようにすればB水準C水準として指定されるのでしょうか。
B水準C水準の指定には第3者組織からの評価が必要
B水準C水準に指定されるには、ただ要件を満たしているだけではなく、「評価機能」による評価受審が必要です。
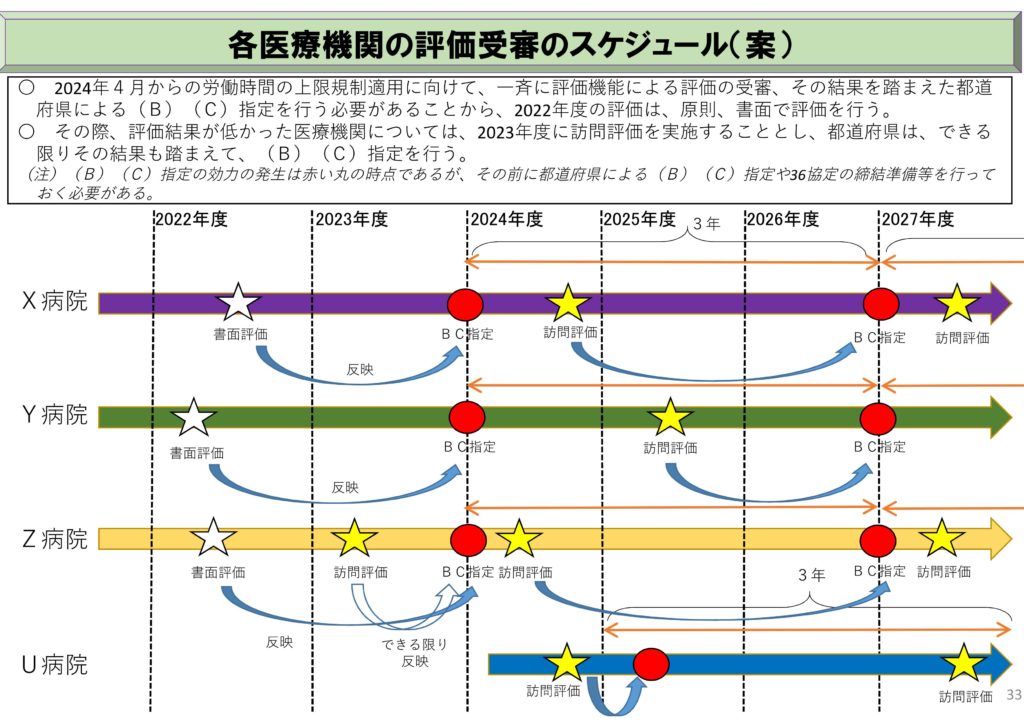
2024年度の法規制に間に合わせるには、2022年度内の評価機能受審が必要とされる見込みです。
評価されるのは現状の体制や過去の実績です。2022年度に評価が行われるということは、2021年度の実績が必要となる可能性が高そうです。
初回である2022年度の評価はまず書面での評価を行い、書面で合格できなかった場合は訪問での評価となります。
この場合B水準C水準の指定が2024年度に間に合う確約は無いようです。
「評価機能」ってどんな組織?
業務内容
医療機関の労働時間削減の実績と取り組みを評価(2022年度から)
評価者の要件
医療職または社会保険労務士であって、評価者養成講習を受講した者。
1医療機関に対して医療職1名社会保険労務士1名の2名体制。
評価の決定の際は地域医療構想アドバイザーも参画した会議において最終的に決定。
評価の流れ
BC水準の指定を受ける前に評価受審が必要。
以後、指定を継続するには3年に1度の受審が必要。
評価機能は結果を公表し、医療機関及び都道府県に通知する。
2022年度は全BC水準候補医療機関に対し、書面評価を実施する。
2023年度は2022年度の書面評価において結果の低かった医療機関に対して訪問評価を行う。(訪問は1医療機関1日を想定)
組織体制
- 評価機能を担う法人を指定し、必要に応じて地方に事務局を設置
- 中央の事務局は講習業務等、地方の事務局は訪問評価の事務を担う
- 法人内に第三者委員会を設置し、厚生労働大臣による一定の関与を行う
- 地域医療提供体制との関係を分析するため、評価には地域医療構想アドバイザーの意見聴取を行う
- 評価者においては利害関係のある医療機関の評価には携わらない
「評価機能」による評価項目 ~何が評価される?~
ストラクチャー(構造)
労務管理体制
- 勤怠管理方法(タイムカード、紙運用等)、勤怠管理システムの有無、副業兼業先の労働時間把握方法
- 人事労務管理の仕組みと各種規程の整備
- 労使交渉、36協定
- 産業医の体制
- 衛生委員会の設置
- 健康診断の実態
プロセス
医師の労務実態・管理
- 医師の勤怠の実態(時間外労働、休日の取得、勤務体系(シフト勤務か否かなど)
- 時間外勤務チェック体制(自己研鑽の承認の有無、上限時間のアラートの有無、介入者のチェック体制等)
- 当直勤務チェック体制(インターバルの確保、時間外勤務との兼ね合い等)
- 副業、兼業先の労働時間チェック体制
- 産業医との面接実施状況
労働時間短縮の取組
- 意識改革、啓発
- 管理職マネジメント研修
- 患者への医師の働き方改革に関する説明
- 医師の意見を聞く仕組み
- タスクシフティングに関すること
- 医師の業務の見直し
- 勤務環境改善
アウトカム
医師の労務管理実施後の結果
- 平均時間数、最長時間数
- 960時間超~1860時間の医師数、割合、属性(診療科毎に)
- 1860時間超えの医師数、割合、属性(診療科毎に)
医療機関の医療提供体制
診療科毎の医師数、病床数、看護師数、医師事務作業補助者数等の労働時間に影響を与える要素
医療機関の医療アウトプット
手術件数、患者数、救急車受入台数など、医療計画や地域医療構想に用いる項目を想定
このように細部まで確認されそうです。
しかし、そもそもですが評価を受けるに当たり、医療機関内で労働時間短縮への取り組みが行われていることが前提です。
どんな取り組みを行う必要があるのでしょうか。
「労働時間短縮への取り組み」とは
医療機関が行う、労働時間短縮への取り組みとして、以下のような内容が挙げられています。
適切な労務管理
労務管理については一般労働者と同様に考える(労働基準法、労働安全衛生法)
医師労働時間短縮計画の作成によるPDCAの実施
A水準は努力義務、BC水準は義務
医療機関が行う追加的健康確保措置
連続勤務時間制限28時間(宿日直除く)
A水準は努力義務(条件あり) BC水準は義務
勤務間インターバル9時間
A水準は努力義務(条件あり) BC水準は義務
ただし、C-1水準は連続勤務15時間+インターバル9時間または連続勤務24時間+インターバル24時間
→言い換えると、研修医は勤務時間が15時間を超えたら翌日は丸1日休みにしないとダメ
面接指導(疲労・睡眠の確認)と就業上の措置(就業制限、配慮、禁止)
ABC水準すべて、時間外労働が月100時間以上となる場合は義務
月80時間となった時点で疲労・睡眠の確認を行い、A水準で疲労の蓄積がある者とBC水準の全ての者に対して面接指導を行う。
さらに、時間外労働時間が155時間を超えた場合は労働時間短縮の措置を講ずる必要がある。
面接指導は誰がどのように行う?
- 面接指導は1人当たり10人の医師面接指導を実施することを想定
- 他科の診療科長が行うことを想定
- 産業医が兼ねても良い
- 面接を行う医師の養成はe-ラーニング教材で1時間程度の講習を行う
- 2021年度に教材を開発、2022年度以降で養成を行う
B水準C水準の指定を取りに行く医療機関がまず行うべきことは
指定を受けるには前提として
- 36協定の締結
- 労働時間短縮への取り組み
を行うことが前提です。
これらを行っていない場合は早急に着手する必要があるでしょう。
また、働き方改革の中で2019年4月の労働安全衛生法改正により「従業員の労働時間の把握」と原則「労働時間の記録等の客観的な記録を基礎として確認し、適正に記録すること」が義務化されています。
加えて「医療機関が行う追加的健康確保措置」の中で時間外労働時間のタイムリーな把握が必要となりますので、手書きのタイムカードや出勤簿のようなものをまだ使っている場合は、勤怠管理を行うシステムの導入が必要となるかもしれません。

「こういうのが欲しかった!」
全国1730の医療機関を実名で比較・分析できるDPCベンチマークツールを
当サイト内で無料配布中!